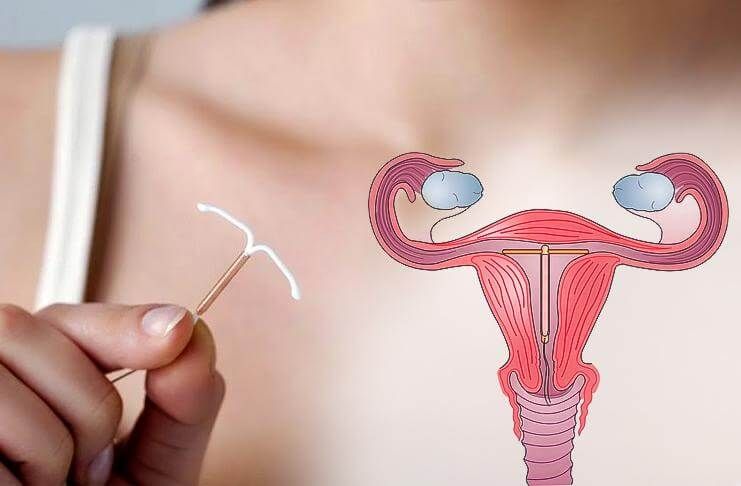
Внутриматочная спираль — что это?
Внутриматочная спираль — это средство контрацепции, которое вводится непосредственно в полость матки. Это одно из наиболее доступных по стоимости средств защиты от нежелательной беременности с длительным периодом использования.
В отличие от контрацептивов в виде таблеток, которые важно принимать по строгой схеме, спираль не требует внимания к себе. Она ставится на несколько лет и на протяжение этого времени обеспечивает противозачаточный эффект.
Самые распространённые — Т-образные спирали в виде якоря. Конструкции состоят из стержней, горизонтальных плечиков, указательного кольца, нитей, трубки-проводника, шероховатой части. Т-образные спирали обеспечивают плотное прилегание, правильное размещение спирали у дна матки, создание оптимального усилия спирали в области контакта между её плечиками и эндометрием - внутренней слизистой оболочки тела матки.

В отдельную группу выделяются кольцеобразные спирали. Их чаще всего ставят женщинам с недостаточностью шейки матки и (или) высоким болевым порогом. Кольцеобразные спирали представляют собой устройство из каркаса кольцеобразной формы, к которому прикреплена эластичная трансцервикальная нить.
Для женщин, которые несколько раз рожали, делали аборт, могут использоваться ВМС с Ф-образной формой с крупными зубчатыми выступами. Они напоминают якоря. Благодаря выступам существенно увеличивается площадь механического воздействия на эндометрий и, вместе с тем, фиксация спирали в матке.
Ряд медикаментозных ВМС (что такое медикаментозные спирали более подробно будет рассмотрено ниже – при обсуждении механизма действии спиралей) могут использоваться не только как длительно действующие контрацептивы, но и как средства экстренной контрацепции. Чтобы защититься от нежелательной беременности, ВМС в этом случае устанавливают в течение пяти дней после незащищённого полового акта.
Частота наступления беременности после установки качественной спирали составляет 0,1%, в то время как риски забеременеть при использовании таблеток экстренной контрацепции достигают 3%. Но использование ВМС в качестве средства экстренной контрацепции практикуется реже чем использование таблеток для решения аналогичных задач. Это можно объяснить простой причиной: для установки спирали нужно обращаться к врачу.
Это связано как с механикой установки спирали, так и необходимостью проверки на предмет, нет ли эрозии шейки матки, гинекологических инфекций, которые являются противопоказанием к установке ВМС.
Кроме того, если как элемент длительной контрацепции современные ВМС могут использоваться и у рожавших и нерожавших женщин (при правильном подборе модели), то в качестве экстренного средства контрацепции ВМС подходят только рожавшим женщинам.
Механизм действия
Механизм действия зависит от типа ВМС (биологически инертная, биологически активная, медикаментозная — выделяющая гормоны).
Механизм защиты от нежелательной беременности инертной ВМС основан на том, что она механически не позволяет смыкаться полости матки, служит барьером для прохождения сперматозоидов.

Механизм защиты биологически активной (медикаментозной) ВМС сочетает механический и медикаментозный методы контрацепции. В ряде медикаментозных ВМС содержатся вещества, которые направлены на сгущение цервикальной слизи.
Сгущенная цервикальная слизь становится дополнительной естественной пробкой, которая помогает блокировать яйцеклетки из яичника. Следовательно, происходит и блокирование процесса овуляции. Также ряд лекарственных ВМС за счёт своего состава затрудняют имплантацию плодного яйца за счёт задержки развития слизистой матки.
Медикаментозные ВМС более надёжные. Их контрацептивный эффект обеспечивается рядом механизмов, которые направлены на решение трёх задач:
- изменение морфологии эндометрия;
- изменение синтеза биологически активных веществ;
- создание препятствий для репродуктивного процесса.
Самые популярные медикаментозные ВМС — медьсодержащие и гормоносодержащие.
Медьсодержащие спирали
Медьсодержащие ВМС — это спирали, которые обеспечивают контрацептивный эффект благодаря механическому барьеру и ионам меди, которые выделяются в полость матки.
Медь обладает токсичным по отношению к сперме свойством. Она снижает подвижность сперматозоидов, их способность к оплодотворению.
Также ионы меди усиливают перистальтику маточных труб и за счёт этого снижают готовность трофобласта (наружного слоя клеток), эндометрия к осуществлению имплантации.
Изменившийся состав маточного секрета ухудшает жизнеспособность гамет. Затормаживающее воздействие на репродуктивный процесс медьсодержащие контрацептивы оказывают на всех уровнях: не только внутри матки, но и за её пределами.
Долгое время проблемой медьсодержащих спиралей был процесс коррозии. Но современные производители решили этот вопрос за счёт специальных решений (обмоток, сердечников). Эффективным решением, например, является использование медных трубок с серебряными сердечниками.
Кстати, серебро за счёт образования электрохимической разности потенциалов становится одновременно и протектором меди. За счёт этого увеличивается время действия контрацептива. Спирали такого плана ставят на 7 -8 лет. Увеличивается и контрацептивный эффект.
Также снизить коррозийную неустойчивость помогает нанесение меди на плёнку методом напыления. Этот способ также активно использует ряд производителей ВМС.
Гормоносодержащие спирали
Гормоносодержащие системы — это системы с контейнером, который содержат гормональные препараты.
После установки в полость матки гормональная контрацептивная спираль выделяет порции гормонов для предотвращения эндометрия. Благодаря гормонам эндометрий становится более тонким и нестабильным.
Выпускаются гормональные системы, которые выделяют d-норгестрел, комбинацию d-норгестрела и нортестостерона, медроксипрогестерон, но наибольшую популярность получили системы, которые выделяют гормон левоноргестрел. Они также известны под названием ЛНГ-ВМС.
Левоноргестрел является одним из наиболее активных гестагенов (обладает биологической активностью прогестерона). При этом важным моментом для женщин репродуктивного возраста, использующих ВМС с левоноргестрелом, является обратимость контрацептивного эффекта. Фертильность (способность забеременеть) после удаления таких систем у 86- 97% женщин возвращается cразу же после удаления спирали.
Кроме задачи контрацепции гормональной системы часто решают лечебные задачи:
- Профилактика повторного возникновения гиперплазии эндометрия, внутриматочных полипов;
- Лечение обильных маточных кровотечений.
Особенно хороший эффект в лечебных целях опять-таки обеспечивает левоноргестрел. Он обладает выраженными антиэстрогенными и антигонадотропными свойствами, а это значит, подходит для успешной терапии эстрогензависимых заболеваний, например, эндометриоза.
Также ВМС с левоноргестрелом отлично проявили себя в терапии ряда меноррагий (кроме тех, что появились на фоне миомы матки, гиперплазии и эндометрия) – патологий, при которых наблюдается очень обильные месячные (количество крови превышает более 80 мл в сутки), снижен уровень гемоглобина и железа.
Если обильные кровотечения не связаны с органическими нарушениями, то установленная ВМС с левоноргестрелом через год способна снизить объем кровопотери более чем на 90%. При этом существенно уменьшаются боли внизу живота и области таза.
Какова эффективность спиралей против беременности?
Для оценки эффективности контрацептивов врачи применяют индекс Перля. Индекс представляет собой численное выражение уровня фертильности (возможности зачатия). Чем ниже этот показатель, тем надёжней метод контрацепции. Это число может варьироваться от 0,1 до 9.
У ВМС индекс Перля колеблется 0,1–3. При этом есть разница между системами:
- У инертных систем — 0,9–3;
- У решений с содержанием ионов меди: 0,9–2;
- У спиралей, которые содержат гормоны — всего 0,1–0,5.
Таким образом, налицо, лучшая эффективность спиралей против беременности — у содержащих гормоны систем.
Вероятность забеременеть в течение первого года после установки спирали, которая выделяет гормоны, у 0,1–0,9 женщин из 100.
Обратите внимание! Близкий индекс Перля среди иных способов контрацепции — только у стерилизации.
Когда можно ставить ВМС?
Порог входа — 18 лет. Такой возраст обусловлен следующими особенностями женского организма: после 18- 20 лет менструальный цикл и гормональный фон у здоровой женщины регулярны и сбалансированы.
Ограничивающий «верхний» возрастной барьер — 45–50 лет. Все достаточно индивидуально. Всё зависит от того, когда у конкретной женщины наступает климактерический период.
При этом на практике ВМС чаще ставят главным образом рожавшим женщинам после 30–35 лет, у которых есть постоянный сексуальный партнер. Рекомендация ставить спираль женщинам с постоянным половым партнёром обусловлена тем, что ВМС не защищает от инфекций, которые передаются половым путём.
В отличие от многих оральных контрацептивом нет препятствий установки систем женщинам с гипертонией.
Установка ВМС беспрепятственно осуществляется и при грудном вскармливании, в то время, когда те же оральные контрацептивы в этот период противопоказаны, а презервативы использовать нет желания из-за снижения чувствительности, уменьшения яркости ощущений и более высокой стоимости при ведении регулярной половой жизни.
Когда нельзя ставить спираль?
Долгое время спирали никогда не ставили женщинам, которые не рожали. Но благодаря появлению компактных кольцеобразных спиралей это вопрос был успешно решён. И ограничения на установку ВМС нерожавшим женщинам распространяется только на Т-образные и Ф-образные системы.
Общий же перечень противопоказаний для установки спирали выглядит следующим образом:
- Беременность;
- Серьёзные патологии шейки матки, например, эрозия шейки матки;
- Гиперплазия эндометрия - разрастание внутреннего слоя матки;
- Острые воспалительные процессы;
- Субмикозная миома – новообразование из фиброзных волокон мышц (разрастается внутрь полости матки);
- Септический аборт в три последних месяцев;
- Тромбоз глубоких вен нижних конечностей (причём речь идёт как о тромбозе в настоящее время, так и тромбозе в прошлом, к сожалению, есть риски рецидивов;
- Ранее проводимые хирургические операции на молочных железах, особенно – онкологической природы;
- Послеродовой эндометрит. Не является абсолютным противопоказанием, но, (чтобы получить возможности установки ВМС, в этом случае нужно полностью снять воспаление слизистой оболочки матки);
- Дисплазия шейки матки;
- Маточное кровотечение неизвестной причины;
- Цервицит. К изменению структуры эпителиальных тканей, снижению защитных свойств, образованию кровоподтеков, ухудшению микроциркуляции тканей;
- Острые заболевания печени, в том числе, цирроз, желтуха, гепатит.
Долгое время противопоказанием для установки ВМС являлась и экспульсия - самопроизвольное выпадение спирали в течение месяца после установки. Но теперь это правило распространяется только на кольцеобразные и Т-образные мембраны. Даже если спираль, то выпала благодаря наличию решений с выступами у врача есть возможность найти для ряда женщин компромиссный вариант.
Ещё одним противопоказанием для введения спирали может быть индивидуальная непереносимость, аллергия на один из её элементов. Но и здесь благодаря многообразию систем в наше время чаще всего можно подобрать наиболее оптимальный вариант, исключив, например, для лиц с аллергией на ионы меди, медьсодержащие спирали.
Какие обследования может назначить врач перед установкой спирали?
В комплекс обследований перед установкой спирали могут входить следующие виды функциональной и лабораторной диагностики:
- Ультразвуковая диагностика органов малого таза;
- Маммография;
- Мазок на микробиоциноз (оценивается баланс микрофлоры);
- Общий и биохимический анализ крови;
- Анализ на ИПП;
- Оценка свертываемости крови;
- Определение гормонального статус;
- Маммография, УЗИ молочных желез.
Как ставят ВМС?
ВМС вводят в последние дни цикла или сразу после окончания менструации.
Процесс установки проходит следующим образом:
- Размещение пациентки на гинекологическом кресле;
- Введение во влагалище зеркала;
- Проведение антисептической обработки влагалища;
- Обезболивание - при необходимости;
- Захват шейки матки специальными щипцами;
- Измерение глубины матки для определения, уточнения соответствия размеру спирали;
- Введение ВМС в полость матки через небольшую трубку;
- Извлечение трубки;
- Проверка установки: при правильной установке небольшие кусочки выступают из шейки матки (контрольные нити).
Большинство современных ВМС имеет сантиметровую шкалу. Она обеспечивает контроль глубины размещения контрацептива при его установке.
В списке манипуляций указано: обезболивание проводится при необходимости. Но многие женщины задаются вопросом: «А насколько болезненно введение спирали?»
- Большинство женщин при введении контрацептива не испытывают ощущений, которые отличаются от стандартного гинекологического осмотра;
- В редких случаях женщины чувствуют кратковременный дискомфорт;
- В очень редких случаях – при высокой чувствительности возможны болезненные ощущения.
Если есть склонность к воспалительным заболеваниям (не стоит их путать с непосредственно воспалительными патологиями в стадии обострения, которые являются противопоказаниями), могут назначаться антибиотики. Они помогают снизить риски осложнений и болезненных ощущений уже после установки спирали.
Если у женщины очень высокий болевой порог, то во время установки спирали могут быть применены анальгетики. Сама процедура установки занимает несколько минут.
Ещё один актуальный вопрос для многих: «В какой период цикла ставят внутриматочную спираль?»
Установка спирали женщине возможна в любой день менструального цикла. Но из гигиенических соображений лучше не приходить на процедуру в первые дни месячных. При этом оптимальный период - с 4 по 8 день цикла. Так как именно в это время болевые ощущения самые слабые, а шейка матки открыта.
Для ряда женщин остро стоит вопрос, через какой промежуток времени ВМС можно ставить после родов, абортов.
- Родившим женщинам внутриматочные спирали можно устанавливать через 6 месяцев после родов;
- После аборта установка этого средства контрацепции возможна через 2—3 месяца;
- После Кесарева сечения важно подождать полгода.
Как удаляют ВМС?
Удаление ВМС проводится в следующих случаях:
- Истек срок использования спирали. Срок для разных систем отличается и может варьироваться от 3 до 10 лет. Превышение ношения контрацептива более указанного срока – это не только риски внепланово забеременеть, но и риски обрести воспалительные заболевания. Также несвоевременно удалённая старая спираль может привести к разрастанию эндометрия;
- Смещение ВМС. Эта проблема может заявить о себе в первые полгода после установки. У смещённой спирали удлиняются нити. Косвенными сигналами о смещении спирали выступают и дискомфорт во влагалище, кровотечения в промежутки между менструациями. При обнаружении длинных нитей ВМС, появлении необычных выделений, главное, нельзя медлить. Важно сразу же обратиться к врачу;
- Беременность или желание забеременеть;
- Появление миомы;
- Воспалительные процессы придатков и матки.
Спираль можно удалить в любой день цикла. Но особенно просто удалять спираль в период менструальных кровотечений.
Удаление внутриматочного контрацептива, как и установка, проводится в амбулаторных условиях. Для большинства пациенток это достаточно безболезненная процедура. Ведь современные спирали имеют анатомическую форму, эластичны, а для извлечения конструктивные решения изначально предусматривают специальные нити.
Усложнение процедуры извлечения спирали возможно только во внештатных ситуациях, например:
- произошёл обрыв нитей;
- спираль вросла в мышечный слой матки;
- произошло повреждение стержней, плечиков системы;
- спираль перевернулась.
При наличии таких проблем для извлечения спирали может выполняться наркоз, а для извлечения спирали требуются специальный крючок, гитероскопическое оборудование.
Наиболее редкий случай – извлечение спирали через брюшную полость. Но такой вариант на практике встречается крайне редко: только, если врач убедился, что невозможно удаление контрацептива через цервикальный канал.
Какие побочные эффекты бывают при использовании внутриматочной спирали?
- Cокращение продолжительности менструального кровотечения (может и вовсе отсутствовать), а также снижение его интенсивности;
- Мажущие межменструальные выделения, маточные кровотечения на фоне усиления выработки простагландинов в эндометрии и как следствия увеличения проницаемости сосудов;
- Гормональные сбои;
- Увеличение массы тела (как последствие гормональных сбоев);
- Появление проблем с кожей (чаще – угревая сыпь);
- Головные боли (мигрени) и головокружение;
- Тошнота;
- Кисты яичников (риски появления кист можно часто предвидеть при оценке результатов УЗИ перед установкой ВМС);
- Повышение чувствительности молочных желез;
- Обострение мочеполовых инфекций. Наибольшие риски рецидивов возможны с 3 по 6 месяц установки спирали. Характерная симптоматика – жжение во влагалище, повышение температуры, боли в пояснице;
- Прободение (перфорация) матки в зоне дна матки, в углу между шейкой и телом матки либо в самой стенке шейки матки. Возникает вследствие неправильного подбора спирали строго по размеру;
- Риски побочных эффектов существенно уменьшаются, если спираль ставится рожавшей женщине, профессионально выполнен подбор контрацептива (с учётом размера и типа ВМС), проведена тщательная подготовка (комплексная диагностика, лечение воспалительных процессов, качественная антисептическая обработка влагалища).