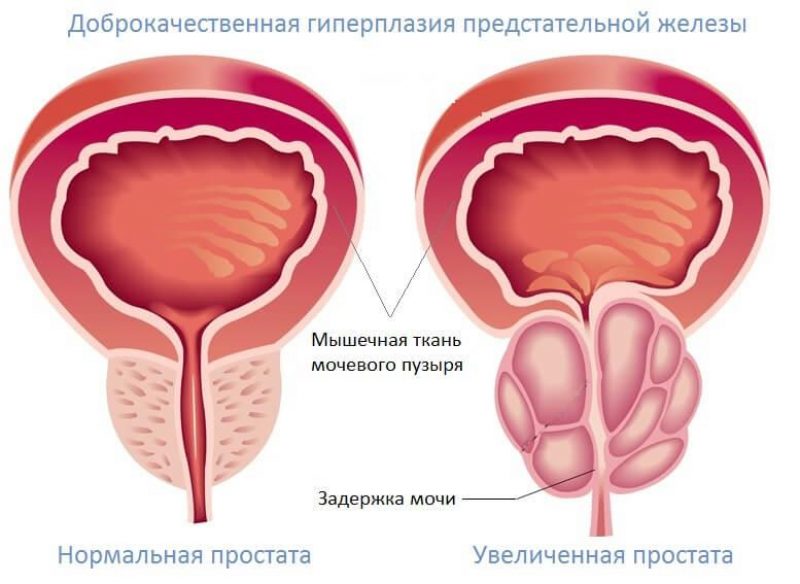
Заболевание провоцирует функциональные и механические нарушения работы мочевыделительной системы. Также нарушается сексуальная функция.
Аденому простаты стоит отличать от простатита. При аденоме присутствует именно рост железистой ткани. Главная же черта простатита – развитие воспалительного или инфекционного процесса. Но аденома простаты и простатит действительно часто соседствуют или провоцируют развитие друг друга. В частности, воспалительный процесс может привести к набуханию тканей простаты, передавливанию простатической части мочеиспускательного канала, увеличению простаты.
Причины возникновения
Разрастание соединительной ткани и эпителия может возникать по разным причинам:
- Гормональные изменения: увеличение эстрогенов и уменьшение тестостерона.
- Наследственная предрасположенность.
- Длительный бесконтрольный приём некоторых медпрепаратов, например, бета-блокаторов, гормональных средств.
- Недостаточно активный образ жизни.
- Превышение массы тела.
Первые две причины при этом – наиболее частые, при этом, если к ним добавляются причины из конца перечня, прогрессия заболевания может происходить очень быстрыми темпами. В тоже время, если есть наследственная предрасположенность, но мужчина ведёт активную жизнь, у него все в порядке с массой тела, он контролирует уровень гормонов, наступление заболевания можно предотвратить. В завершении статьи вопросам профилактики будет уделено более подробное внимание.
С возрастом – особенно после 60 лет риски увеличения предстательной железы активно увеличиваются. А вот среди мужчин младше сорока лет – заболевших менее 10%.
Симптомы и признаки аденомы простаты у мужчин
Для заболевания характерны следующие симптомы:
- Частое мочеиспускание. Особенно сильно учащаются позывы сходить в туалет ночью.
- Ослабление струи мочи.
- Прерывистое, затрудненное или прерывистое мочеиспускание.
- Чувство неполного опорожнения мочевого пузыря.
- Подтекание мочи после мочеиспускания.
- Болезненность, жжение, натуживание во время мочеиспускания.
- Сексуальные расстройства, уменьшении сексуальной активности и уменьшении объёма эякулята (выброс семени). У ряда пациентов существенно снижается твердость пениса, уменьшается и выброс семени (объём эякулята). У ряда мужчин возникает повреждение периферических рецепторов в предстательной железе и задней уретре. Повышается возбудимость спинальных центров эрекции и эякуляции и как следствие нарушаются функции спинальных половых центров эрекции. У пациентов проблема может проявляться по- разному. У некоторых лиц эрекция становится учащенной. Появляются беспричинные поллюции – непроизвольное, неконтролируемое, не связанное с сексуальной симуляцией семяизвержение. У других же эякуляция – преждевременная, а эрекция – слабая. Если оба спинальных центра теряют способность к возбудимости, может возникнуть полное отсутствие эрекции. Особенно проблема усугубляется, если аденома совмещается с травами поясничного отдела позвоночника. В этом случае развивается спинальная импотенция.
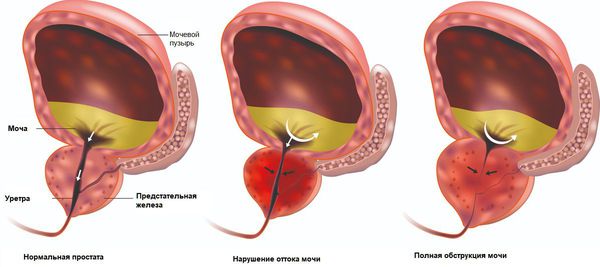
- Нарушение оттока мочи из мочевого пузыря. Появление «остаточной мочи». Мочевой пузырь опорожняется не полностью. Развивается воспалительный процесс, образуются камни.
- Не все пациенты обращаются к специалистам сразу, так как в начале заболевания симптоматика может быть не совсем чётко выраженной. Например, количество мочеиспусканий в ночное время может быть отличным от обычного, но днём при этом может быть всё в полном порядке, ровно, как и не возникать проблем с сексуальной функцией. Но уже через два-три месяца количество неприятных симптомов может возрасти.
Методы диагностики аденомы простаты
Диагностика делится на несколько блоков. Это опрос, лабораторная и функциональная диагностика.
При опросе симптомов врач комплексно оценивает все жалобы, уточняет особенности, которые могут указать на участие в паталогическом процессе соседних органов. Далее назначаются лабораторные анализы и УЗИ.
Лабораторная диагностика при подозрении на аденому простаты, уточнении стадии заболевания обязательно включает следующие анализы:
- Общеклинический анализ крови. Ценен для врача, главным образом, для понимания, присутствует ли воспалительный процесс.
- Биохимический анализ крови. Врач смотрит на показатели креатина, мочевины (это важно для исключения либо оценки почечной недостаточности, часто развивающейся или прогрессирующей на фоне аденомы простаты), общего белка, АЛТ, АСТ, билирубина (общего и прямого), натрия, калия, сахара в крови.
- Для исключения ВИЧ-инфекции, сифилиса RW может потребоваться сдача анализа на антитела к ВИЧ и микрореакция RW.
- Определение уровня простат-специфического антигена (ПСА) в крови (маркёра воспаления и рака предстательной железы). ПСА при доброкачественной гиперплазии предстательной железы важно делать не только на этапе диагностики, но и во время лечения. Это важно для контроля лечения.
- Для того, чтобы максимально точно диагностировать заболевание, исключить или подтвердиться сопутствующие заболевания может применяться целый комплекс ультразвуковых исследований:
- Непосредственно предстательной железы.
- Почек, надпочечников и мочевого пузыря.
Потребность проведения УЗИ почек особенно важна при запущенной стадии заболевания, критических показателях креатина, мочевины в биохимическом анализе крови.
Что же касается базового для диагностики данного заболевания ультразвукового исследования – УЗИ предстательной железы, то наиболее эффективный метод ультразвуковой диагностики – трансреклатльный – через кишечник (методика ТРУЗИ). Диагностика проводится с использованием узкого датчика. Он погружается в прямую кишку пациента и обеспечивает отличную визуализацию.

Особое внимание врач ультразвуковой диагностики уделяет контурам и структуре простаты. При аденоме контуры – нечеткие, структура – неоднородная. В большинстве случаев есть уплотнения. У некоторых пациентов есть узловые образования и кальфицикаты.
Важнейшие показатели – и размер простаты (в поле внимания врача ультразвуковой диагностики и уролога – продольный, поперечный и предзадний размер), её объём, а также эхогенность. У здорового человека она однородна. На основании обследования можно выявить непосредственно саму аденому, кисты, конкременты в протоках железы. Всё это важно для диагностики и выбора схемы лечения.
УЗИ мошонки при аденоме простаты назначают чаще всего в том случае, если зона опухоли большая, есть прощупываемые уплотнения не только в области простаты, но и в области яичек.
Стадии заболевания
- Стадия компенсации. Увеличивается количество мочеиспусканий за день, но на качестве жизни проблема отражается минимально. Железа также увеличена незначительно.
- Стадия субкомпенсации. Проблемы мочеиспускания уже характерно выражены. После завершения мочеиспускания в мочевом пузыре остаётся моча. Приходиться прилагать существенные усилия, чтобы сходить в туалет. Может возникнуть острая задержка мочи. В этом случае требуется срочная медицинская помощь.
- Стадия декомпенсации. Возникает при запущенном течении заболевания. Пациент уже не может помочиться самостоятельно.

Лечение аденомы простаты
Лечение аденомы простаты бывает консервативным (медикаментозным) и хирургическим.
Подбор способа лечения зависит от особенности симптоматики, стадии развития, наличия сопутствующих заболеваний.
Увы, при активном развитии фармакологии консервативная терапия (медикаментозное лечение) должный эффект может обеспечить только на начальной стадии заболевания. Стадия субкомпенсации и декомпенсации требуют хирургической помощи. Причём при стадии субкомпенсации можно обойтись малоинвазивными способами, а вот на стадии декомпенсации чаще всего единственный выход – открытая операция, которая чревата и кровопотерей, и длительным периодом реабилитации.
Медикаментозная терапия вместо хирургического вмешательства при сильно прогрессирующей аденоме простаты может быть назначена только в случае, если к операции для конкретного пациента есть веские противопоказания. Как правило, это серьёзные системные заболевания.
Медикаментозная терапия базируется на таблетках, инъекциях (это альфа-адреноблокаторы, ингибиторы 5-альфа редуктазы) и ректальных свечах с органотропным действием.
Медикаментозная терапия помогает улучшить секреторную функцию эпителиальных клеток, уменьшить отек, привести в порядок работу мочевого пузыря.
Оперативные методы лечения аденомы простаты
Операции могут проводится разными способами. Самые популярные (и безопасные) в наше время следующие операции при аденоме простаты:
- Трансуретральная резекция.
- Лапороскопическая ДГП – эктомия.
- Лазерная энуклеация.

Трансуретральная резекция
Трансуретральная резекция считается наиболее мягкой, щадящей. Она проводится через уретру. В качестве рабочего инструмента хирурга используется эндоскопический резектоскоп с камерой, петлей для удаления паталогически измененных тканей и каналом для работы с жидкостью для отсасывания крови и промывания операционного поля, а также отсасывания крови и сгустков.
Преимуществом методики является отсутствие внешних разрезов, минимальный риск занесения в организм инфекций, отсутствие сильных болей. Короткий период восстановления.
Сама операция занимает около часа. На основании оценки пациента анестезиологом может назначаться общая ли эпидуральная анестезия.
Показания к трансуретральной резекции:
- Аденома предстательной железы объемом менее 80 см3 при наличии противопоказаний к операции открытым доступом.
- Аденома, сопровождающаяся грыжами в области малого таза.
- Противопоказанием к трансуретральной резекции являются следующие состояния:
- Большой объём простаты
- Рубцовые деформации, стрикуры в уретре.
- Воспалительные процессы мочевыделительной системы в острой стадии.
Лапороскопия
Лапороскопия выполняется с небольшими разрезами. Но поскольку они именно небольшие, риски минимальны, а период восстановления быстрый.
Лапороскопия чаще всего назначается, если размер предстательной железы достаточно большой – 80 -120 куб.см, но при этом можно обойтись без радикальной открытой операции.
Также такой вид операции подходит в случае, если другие виды операций нежелательны или даже противопоказаны, так как кроме аденомы простаты у пациента есть следующие проблемы:
- мочекаменная болезнь,
- паховая грыжа,
- дивертикулы мочевого пузыря,
- анкилозы суставов нижних конечностей.
Лазерная энуклеация
Если операция должна быть максимально щадящей, потому что для пациента особенно опасна потеря крови, но при этом объём простаты большой (более 80 см. и даже 200 кубических) может быть показана лазерная энуклеация.
Методика является большим подспорьем для лиц, которые постоянно препараты для расжижения крови.
Для удаления поражённых тканей и их дальнейшего выведения хирург использует мольцеллятор.
Операция подходит практически для всех пациентов, кроме тех, у кого – геморрагический диатез, либо по каким-то причинам противопоказано положение «лёжа на спине».
Особенно хороший эффект достигается при использовании методики гольмиев лазерной энуклеации.
Осложнения аденомы простаты
Наиболее распространёнными при аденоме простаты являются следующие осложнения:
- Цистит. Кроме уже привычных для страдающего аденомой простаты проблем с мочеиспусканием в моче появляется слизь, кровь (терминальная гематурия).
- Развитие хронической почечной недостаточности. Интенсивное желание сходить в туалет при переполненном мочевом пузыре соседствует с острой задержкой мочи. Может потребоваться катетеризация или даже экстренная пункция мочевого пузыря.
- Гематурия - интенсивные кровотечения из тканей аденомы. Чаще всего это результат неудачных диагностических инструментальных и лечебных манипуляций.
- Камни в мочевом пузыре. Мужчина испытывает боли, которые иррадиируют в головку полового члена.
- Острая задержка мочи. Струя мочи внезапно прерывается и возобновляется только при изменении положения тела. Чаще всего на фоне аденомы, осложнённой камнями в мочевом пузыре.
- Нередко при аденоме простаты развиваются инфекционные заболевания (эпидидимоорхит, эпидидимит, везикулит, пиелонефрит).
- Повреждение, растяжение мышечной оболочки мочевого пузыря и его увеличение.
Серьёзные осложнения при аденоме простаты могут развиться, если одновременно у пациента – сахарный диабет. Осложнения можно разделить на два вида:
- Макроангиопатии: атеросклероз крупных сосудов (ИБС, нарушения ритма сердца, АГ, цереброваскулярные заболевания).
- Микроангиопатии: например, нефропатия, гипергликемия.
Также возможны осложнения, которые связаны не с самой патологией, а неправильным подбором препаратов, ошибками в лечении, неадекватной индивидуальной реакцией организма на него. Такие осложнения могут возникнуть как реакция на медикаментозное лечение, так и хирургические вмешательства.
Осложнения на фоне приема препаратов:
- Теразозин может привести к гипотонии, поэтому его с осторожностью назначают при пониженном давлени.
- Доксазозин способен вызывать одышку, и, если есть проблемы с сердцем, лёгкими врач тщательно взвешивает риски.
- Альфузозин у ряда пациентов вызывает сильные головные боли.
- Ингибиторы ферментов 5 альфа-редуктаз способны негативно повлиять на либидо. У ряда пациентов снижается уровень ПСА в сперме, развивается гинекомастия.
- Осложнения после хирургического вмешательства:
- Осложнения во время операции или после неё до момента окончания наркоза. Повреждение устья мочеточника, уретры, слизистой или стенки мочевого пузыря.
- Осложнения во время восстановления после операции: расстройство мочеиспускания, длительная катетеризация, - необходимость рекатетеризации, обильное кровотечение, которое требует переливания крови, хирургического гемостаза.
- Отдалённые осложнения: импотенция, слабая эрекция, недержание мочи , склероз шейки мочевого пузыря с рубцовой деформацией уретро-везикального перехода, воспалительным процессом, синдромом вялой струи.
- Наибольшее количество осложнений – при открытых и трансуретральных резекционных методов вмешательств.
Прогноз и профилактика при аденоме простаты
Чтобы снизить риски возникновения заболевания, важно выполнять профилактику:
- Систематически посещать уролога. Профилактический осмотр у этого специалиста для мужчин после 40 лет рекомендован ежегодно. При этом важны не только внешний осмотр, беседа, оценка качества мочеиспускания, но и контроль анализа крови на PSA, выполнение УЗИ малого таза.
- Контролировать массу тела.
- Вести активный образ жизни.
- Сбалансированно питаться.
- Следить, чтобы организму хватало витаминов. Если их недостаточно попадает через пищу, важно регулярно принимать минеральные комплексы.
- Следить за уровнем гормонов в крови, при необходимости – своевременно контролировать их медикаментозно (под контролем врача).
Здоровый образ жизни и регулярный скрининг (профилактические осмотры, сдача анализов) – это шанс не подпустить к себе болезнь или выявить её на максимально ранней стадии, когда лечение можно провести в максимально быстрые сроки, не успев ощутить ухудшение качества жизни.





